呼吸リハで有名なMartijn A. Spruit先生の特別講演が松山市民病院であったので行ってきた

はじめに
いつも参加されている愛媛呼吸リハビリテーション研究会でMartijn A. Spruit(マーチンAスプリュート)先生という著名な先生(ベルギーのハッセルト大学心肺リハビリテーション部門教授)の特別講演が松山市民病院で開かれるという事で喜んで参加してきました
通訳はスクイージングで有名な宮川先生……とっても豪華です
講演は「呼吸リハビリテーションの歴史と未来」というタイトルで開いていただきました
こちらがその講演会のチラシ
先生は日本呼吸ケア・リハビリテーション学会でも同じテーマで特別講演された様です
その講演のアブストラクトがネットに残っていました
今回もぼくを通してまとめたものなので、先生の意図とは異なる事を留意していただければと思います
スポンサーリンク
箇条書きにまとめてみたよ
呼吸リハビリテーションの過去
●呼吸リハテーションの始まりは1895年コロラド大学の呼吸器外科の教授のデニソン先生が「運動と食事」の中で触れられている。息切れのある患者は当時は安静が第一であったが、その中で運動の重要性について説かれた。
●1952年バラック先生の論文(Barach et аl. Bull NY Acad Med 52):肺気腫の患者に運動療法を行う事によって酸素投与をしなくても動けるようになった(運動によって患者に生理学的な効果があったという事を初めて示した論文)
●1969年トーマス・ペティ先生の論文(Petty et al. Ann Intern Med 1960):包括的な呼吸リハビリテーション(個々の患者の評価に基づいて指導・教育を行って在宅までfollowして運動強度を徐々に上げていくというアプローチ)を行うと、152例の内91例の症状改善。プログラム1年後の再入院患者数 ↓ 在院日数 ↓ (包括的なプログラムであると多職種が関わるため費用がかかりそうであるが、医療費を抑える事ができるという事を示した論文)
●1981年 アメリカ呼吸器学会が呼吸リハビリテーションを初めて定義。しかし以降どんどん更新されている。
○2013年のSpruit先生の論文(Spruit et al. AJRCCM 2013)でも、呼吸リハビリテーションを以下の様に定義されている
「患者に対して包括・徹底的な評価に基づいて包括的に介入する。その内容は運動トレーニングを中心として、教育・行動変容を含み、身体・心理的にいい状態を長期に保つことを目指す。もちろんそのプラグラムは個別である。」
●1982年ベルマン先生が呼吸リハビリテーションの効果に対して否定的な論文を発表。運動によって骨格筋の酸素系酵素を増加させないため生理学的な効果はなく、今まで報告された効果は患者の動機づけによる改善ではないのかと問題提起された。この論文では運動強度は最大強度の35%程度と低すぎたためため、それが否定的な結果に繋がった様子(ちなみに現在は最大強度の60~80%は必要といわれている)
●1996年Maltais先生らの論文で、運動強度を最大強度の80%程度にすると VO2max ↑、WORK RATE↑、同じ運動強度でのVE↓、VCO2↓、HR↓、乳酸蓄積↓ ということで、高強度による運動で生理学的な効果がみられた事が確かめられた。筋生検もした所、運動によってクエン酸シンターゼという酵素が増加している事がわかり、運動によって筋肉レベルでも生理学的な効果が観られる事がわかった
●通常のケアのみのグループとそれに筋トレ(50~85%1RM)を加えたグループを比較した研究(Simpson et al. Thorax 1992)で、筋トレを加えたグループのみ有意にLeg press↑、運動耐容能↑
●退院後外来ベースでの通常のケアと教育をされたグループと、それに理学療法士による耐久力トレーンングを加えたグループを比較した研究(Ries et al. Ann Intern Med 1995)で、連続可能歩行時間↑、疲労感↓、息切れ↓
●トレーニング強度とトレーニング時間との関係、時間はセッション早期に上げられるが、強度は少しずつしか上げられない(Maltais et al. AJRCCM.1997)
●COPD患者に対する有効な様々なトレーニング方法 ①筋萎縮・息切れが非常に強い患者には神経筋の電気刺激NMES(Neder et al. thorax 2002) ②片足でエルゴを漕ぐトレーニング(Dolmage et al. Chest 2008) ③太極拳 (Chan et al.Qual life Res 2010) ④全身振動(Gloeckl et al. Resp Med 2012)
●COPD患者で通常ケアをしたグループと包括的ケアをしたグループとの退院後6週間後の比較(Griffiths et al. The Lancet 2000)では、包括的ケアをしたグループが健康関連QOL、シャトルウオーキング距離、抑うつ評価が有意に改善
●呼吸リハビリテーションの中で運動トレーニングは大事であるが、それを包括的にするという事が最も大事
●患者の行動を変えるためには、①オペラント条件づけ、②認知機能改善、③自己効力感、④動機づけの問題に対処が必要である
呼吸リハビリテーションの未来
●慢性呼吸不全の患者で適応があるのに呼吸リハビリテーションが紹介されていない場合が非常に多い(紹介率1~2%)
●患者はどこに問題があるのか明らかにする必要がある。そのため筋・生理・肺機能・認知機能・ライフスタイル・循環器・運動器疾患・社会的なつながりなどを統合し評価する必要がある。そのため個々の患者さんに合わせた多職種による包括的なアプローチが必要。
●これかの呼吸リハビリテーションは、①いつするのか?、②どこでするのか?(病院、在宅)、③呼吸リハビリテーションプログラムの質が保たれているのか?、が重要となってくる
①いつするのか?
・タイムリーな紹介が必要(患者の殆どが呼吸リハビリテーションを知らない)
・早くする
こちらの論文(Koolen et al.J. Clin. Med. 2019, 8(3), 340)を紹介され、COPD患者を身体活動(1日歩数)と身体機能(6分間歩行距離の予測値割合)から4つのカテゴリに分類し、それぞれに対しどのようなアプローチをしたらよいのかを説明
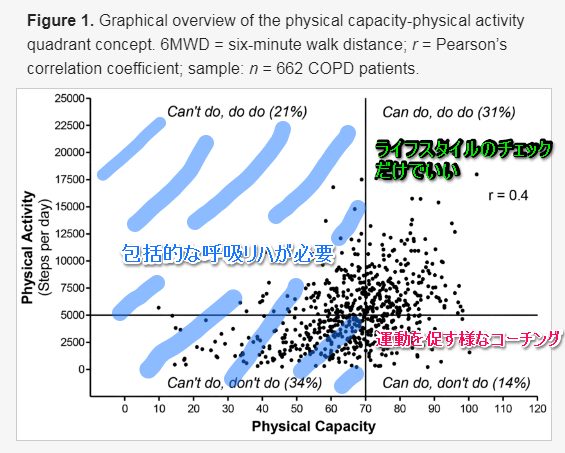
上記論文より引用(黒以外は加筆)
・6分間歩行距離が予測値の70%を上回り(運動耐容能が高い)、1日の総歩数が5000歩を上回る(身体活動量が高い)ようなグルーブ、この上の図でいうと右上のグループ(全体の31%)は呼吸リハはできるし、してくれる(can do ,do)ので、関わりとしてはライフスタイルのチェックだけでいい
・6分間歩行距離が予測値の70%を上回るが、1日の総歩数が5000歩を下回るようなグルーブ、この上の図でいうと右下のグループ(全体の14%)は呼吸リハはできるが、しないグループ(can do ,don’t do)ので、関わりとしては、運動をする事が大事という事を伝え、運動を促すようなコーチングをする必要がある
・6分間歩行距離が予測値の70%を下回る様なグループ、この上の図でいうと左上と左下のグループ(can’t do,do do とcan’t do don’t do)では、理学療法士や作業療法士、臨床心理士など専門職が包括的に関わる包括的なリハビリテーションが必要がある
②病院でするのか? 在宅でするのか?
・プログラム内容は同じで病院ベースで呼吸リハビリテーションをした郡と在宅ベースでした郡との比較研究(Holland et al. Thorax 2017)では、6分間歩行距離では在宅の方が有意に改善している。
・しかし在宅では重症度の高い患者では対応できない場合がある。
・病院ベースのプログラムの利点があり、他の患者と一緒に運動する事ができたり、他の患者からの学びがあるなど社会的な側面がある。専門的なスタッフが在中しているので監視下で安定な環境で行える。
・病院では専門的なスタッフが包括的に関わるため、患者の金銭的負担が増える。
→ 病気の複雑度合いにより、呼吸リハビリテーションを在宅か病院かに振り分ける必要がある
③呼吸リハビリテーションプログラムの質の確保
・包括的な呼吸リハビリテーションを行うためには、包括的な評価をきちんと行わなければならない。イギリス呼吸器学会が2017年調査した結果では、6分間歩行テストだけをとってもイギリス呼吸器学会のガイドライン・プロクトル通りにしている施設はたった6%であった。
・国際的なガイドライン・プロクトルに従って呼吸リハビリテーションをする事が質の高さを保証できる
・質の評価する際の指標としては3つの指標があり、1つ目は呼吸リハビリテーションのプログラムの中にどのようなものが入っているのかを確認する必要がある(構造)、2つ目は実際に呼吸リハビリテーションを行ってみて評価をする(過程)、3つ目は呼吸リハビリテーションを行った後にどのようなものが改善しているのかを評価する必要がある(結果)
⇒ 去年の認定理学療法士の指定研修会でもいわれていたドナベディアンモデルの事だと思います。講義ではアリストテレスの「質とは技術ではなく習慣である」という言葉を引用され、この構造、過程、結果の評価を習慣的に行う事が高い質を確保できるという事を言われたかったのではないかと思われました。
どこかのだれかの参考になれば嬉しいです
がんばっていきまっしょい!
スポンサーリンク
こちらも読まれると更にブラッシュアップできますよ
呼吸
・呼吸療法認定士試験の勉強方法
・「スクイージング」の宮川先生達の講義があったので行ってきた!
・酸塩基平衡の見方
・側副気道・排痰機序・等圧点理論
・換気血流比不均等、低換気の原因、シクソトピーコンディショニング
・COPDは糖尿病と同じ?
・COPDの患者さんにも積極的な栄養療法が適さない時期がある!(不可逆的悪液質)
・リスク管理、スターリングの法則、拡散障害
・気道粘膜除去装置(パルサー)説明会
・呼吸の勉強会(RTXのケーススタデイ)に行ってきた!
・呼吸の勉強会にも行ってきました(第6回愛媛呼吸リハビリテーション特別研修会)
・第11回愛媛県呼吸不全研究会に行ってきた!(Mostgraph)
・呼吸の勉強会に行ってきた(第37回愛媛呼吸リハビリテーション研究会)
・松山市民病院の呼吸の勉強会に行ってきた(呼吸障害患者の摂食嚥下)
・森川真也先生の呼吸の勉強会に行ってきた(カトレア会_呼吸リハビリテーション)
・呼吸の勉強会(松山市民病院)に行ってきました
・Martijn A. Spruit先生の特別講演が松山市民病院であったので行ってきた
COPD(慢性閉塞性肺疾患)の患者さんの息切れを軽くするために
①COPDの患者さんが医療従事者に望む事は?
②「禁煙」しないとリハビリしても意味はない!
③「薬物療法」 と「酸素療法」に加えて「リハビリ」をする効果は?
④腹式呼吸は指導すべき?
⑤横隔膜の同定には打診!
⑥息苦しい動作をする時のコツを知っていますか?
⑦息苦しい動作の評価の仕方(医療従事者向け)
⑧COPDの患者さんには食事(栄養療法)が大切な理由
⑨なぜCOPDの患者さんは筋トレをしないといけないのか?
⑩「筋持久力」と「全身持久力」との違いはわかりますか?
呼吸理学療法手技
・ポストリフトって知ってますか?
・「呼吸介助」 と 「スクイージング」の違いについてサクッとまとめてみた
・呼吸介助についてまとめてみたよ!
・息苦しいから呼吸介助?(息切れがあっても呼吸介助の意味がない場合)
・自分で痰を出しやすくする方法(ハッフィング)についてまとめてみた
吸引回数を減らすために
①ゴロゴロ(貯痰留音)するからといって反射的に吸引していないですか?
②動く(動かす)と吸引回数が減る理由はわかりますか?
聴診
①前から見た時の、上・中・下葉の見つけ方
②横と後ろから見た時の、上・中・下葉の見つけ方
③肺区域(S1~S10)の場所の見つけ方
④なぜ肺から音が聞こえるかわかりますか?
⑤正常な音と、そうではない音との聞き分け方
その他勉強会・研修会
・貯筋しましょう!(侵襲時の代謝の特徴)
・「運動」は最良の薬!
・ABCDEバンドル と維持期
・「オーラルフレイル」の岩佐先生の講義があったので行ってみた!
・京極真 先生の「信念対立解明アプローチ」の勉強会に行ってきた
・高橋哲哉先生の講義を聴きに行ったよ!(第21回愛媛県理学療法士学術集会)
・また高橋哲也先生の講義を聴きに行ったよ!(第21回愛媛心臓リハビリテーション研究会)
・ABCDEバンドルと維持期 (訪問看護・訪問リハビリ)
・リスク管理、スターリングの法則、拡散障害
・夜間頻尿の勉強会に行ってきました(今治医師会勉強会)
・第24回愛媛理学療法士会学術集会に参加(糖尿病 , 腰痛症の運動療法)
・第27回愛媛心臓リハビリテーション研究会に参加
・医療情報に関する講義を受けてきました(訪問看護におけるリスクマネジメント)
・自助具の勉強会に行ってきた(今治保健所 /今治社会福祉協議会)
・カトレアの勉強会に参加したよ(アミティーザと認知症の話)
・高血圧治療に関する勉強会に参加(今治医師会勉強会)