息苦しいから呼吸介助?(息切れがあっても呼吸介助の意味がない場合)

はじめに
患者さんに息切れ(呼吸困難感)があるからという理由だけで呼吸介助をしている方を見たり、そういった内容の質問をされる事があったので、今回「息切れがあっても呼吸介助をする意味が(あまり)ない場合」についてまとめてみたいと思います
この内容は元々「呼吸介助についてまとめてみたよ!」の記事中に書いていたものなのですが、文字数が多くなって見難くなったので加筆してこちらに移しました
スポンサーリンク
息苦しさはどんな時に感じるのか?
息苦しさは痰が溜まっている時だけではなく、心臓の調子が悪くなっている時や、肺に炎症を起こしている時というのも、患者さんは「息苦しさ(呼吸困難感)」を感じています
さらに言えば、精神状態や栄養状態が不良になった時にも
普段、息苦しさの程度は上の「修正Borgスケール」で表しますが、主観的部分がどうしても大きいので、パルスオキシメーターなどで計測した客観的なデータと相関しない事はよくあります
だからといって「息苦しさ」 が重要でない訳ではありません
この「息苦しさ」が患者さんの活動性を下げて廃用(あるいはフレイル)を引き起こす大きな原因になっていますし、日常的に酸素吸入をしている患者さん達が、ぼくら医療従事者に1番教えて欲しいと思っていることが「息苦しさを少なくする事」だったりするからです(在宅呼吸ケア白書より)
だからといって患者さんが「息苦しい」というからという理由だけで反射的に呼吸介助していないでしょうか?
病態を考えた上でされていますか?
それは胸を押して本当に解決するものなのでしょうか?
「呼吸介助」の本質は換気量を増やす事にあります
その換気量の増加が「息苦しさの軽減」に繋がらない場合というのが確かにあるんです
1番分かりやすいのが栄養や精神状態が不良の時です
これらは換気と全然関係がないのはわかると思います
栄養状態が不良だからといって呼吸介助するでしょうか?
普通はしませんね
ちょっと分りずらいのが、心臓や肺の調子が悪い時でしょうか?
呼吸介助をするとひょっとしたら息切れが軽減できるかも……と勘違いし易い所だと思います
なので今回は、臨床上よくみられる心臓や肺の調子が悪い時などに呼吸介助をしても意味を(あまり)なさない場合について説明をしていきます
心臓や肺の調子が悪い時の理解の手助けとなるのがスターリングの法則(仮説)です
まずこれについて説明します
スターリングの法則(仮説)
この法則は毛細血管における体液の移動に関するものです
定義としては(コトバンク様より引用)
毛細血管壁と組織液との間が、水の出入に関して平衡状態にあるとき、毛細血管内圧と組織圧との差は、血漿の浸透圧と組織液の浸透圧との差に等しくなる。
分かりづらいと思いますので図を使いながら説明します
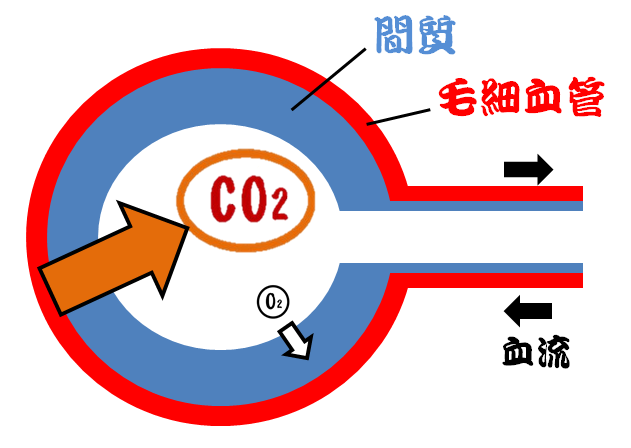
以下の図は毛細血管での水分のやり取りを表した図です
【通常】
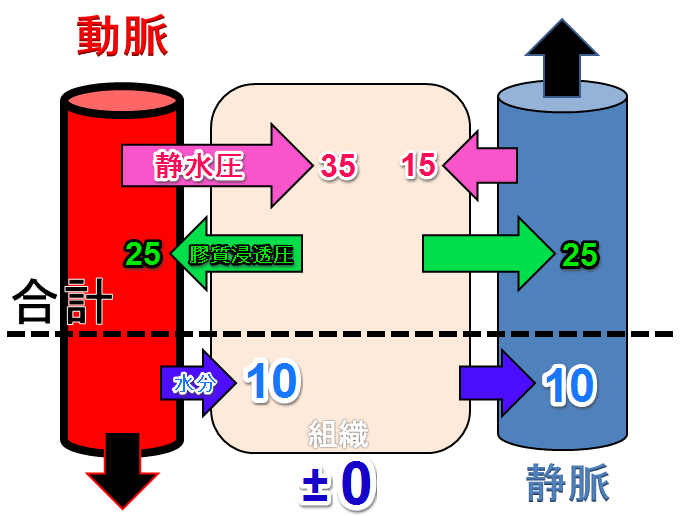
動脈側では血圧(静水圧)は通常35mmHgの力で水分を血管外に押し出そうとしています
これに対して血管外に比べて血管内は膠質浸透圧(こうしつしんとうあつ)が高いので25mmHgの力で押しもどしています
このため差し引き10mmHgの圧力で毛細血管の動脈側では、血管外に水分が出ています
これに対してが静脈側では血圧(静水圧)は低いのに膠質浸透圧は動脈と変わらないため、水分の流れは逆転して、10mmHgの圧力で血管内に水分が引き込まれています
こうして毛細血管では血圧(静水圧)と膠質浸透圧の両者の間で水分の移動のバランスが保たれています
これがスターリングの法則(仮説)です
組織内での水分の増減は±0 です
心臓の調子が悪くて息苦しさを生じている場合
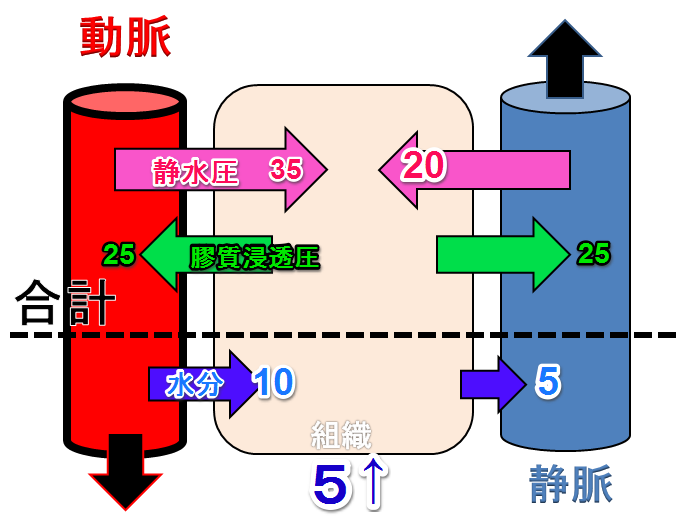 ※数値は理解しやすい様にぼくが適当につけています
※数値は理解しやすい様にぼくが適当につけています
心不全になると、特に静脈で血液が停滞する事(= うっ血)で、静脈の静水圧(血圧)が増加し20mmHgとなります
そのため静脈側への水分を引き込む圧が5mmHgと少なくなります
動脈側から10mmHgで水分が入ってくるのに5mmHg分しか引き込まないため、その差5mmHg分の水分が組織に溜まっていきます
これが心不全による浮腫の原因
これが肺で起こると、肺(の組織)が水浸しとなり(心原性)肺水腫となります
肺が水浸しになるとガス交換が障害されるため、患者さんは息苦しさを感じます
だから「息苦しい」からといって、こういう時に呼吸介助をしても意味はあまりありません
(※「あまりない」 と言う理由は、呼吸仕事量軽減には繋がる場合があるためです)
問題は「換気」ではなく「血管内圧」が問題なので、胸を押しても根本的な解決にはなりえません
Drはこういう時には静水圧(血圧)を少しでも下げようとして、血液量を減らす、つまり利尿 (利尿剤投与) をまず考えます
あるいは身体を温めたり、血管を拡張する薬(硝酸薬、ACE阻害剤やARBなど)を使って末梢血管を開いて静水圧(血圧)を下げようとするかもしれません
その様な時に、PTが「リハビリだからさあ起きましょう!」といって布団を剥ぎとって外気に患者さんを晒してしまうやつがいたらDrやICUの看護師さんはどう思うでしょうか?
「なんだコイツ、せっかく血圧下げようとしているのに…寒さで血管がキュとなってしまうやんか!」 とひょっとしたら思われているのかもしれません……
他にも呼吸介助が意味をなさない場合があります
肺に炎症が起きている場合
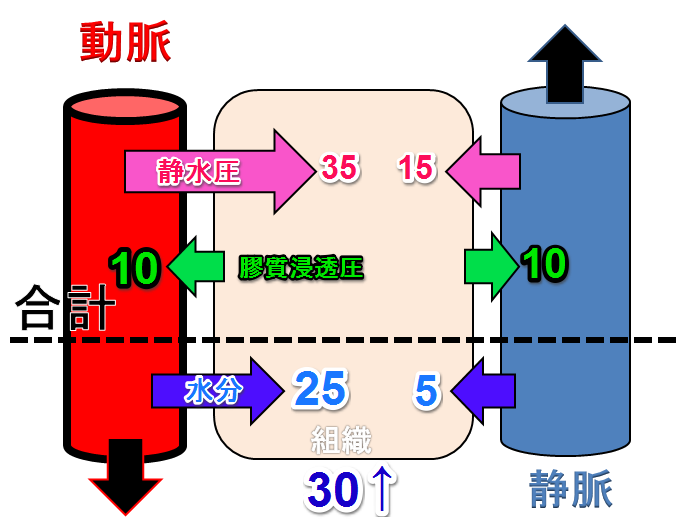 ※数値は理解しやすい様にぼくが適当につけています
※数値は理解しやすい様にぼくが適当につけています
炎症が起きると血管透過性が亢進して、血管内の血漿成分が組織へただ漏れしている状態
この状態になってしまうと組織から血管に水分を引き込む膠質浸透圧がかなり低下します
そうなると、動脈からも静脈からも水分がドンドン組織に流れ浮腫が生じます
上の図でいうと動脈側から25mmHg、静脈側からも5mmHgの力で水分が漏れでて、合わせて30mmHg分の水分が組織に出てきちゃうんですね
肺炎っていうのは、この肺内の血管透過性が亢進して肺胞内が水浸しになっている状態
ガス交換をする肺胞が水浸しになっている訳ですから、ガス交換が障害されて患者さんは「息苦しさ」を感じる訳です
こういう時も息苦しいからといって呼吸介助をするのは、ほとんど無意味
(※ほとんど、と言ったのは、その水が溜まって痰として換気障害を引き起こしている場 合や 呼吸仕事量軽減には有効な場合とあると思われるため)
こういう時、Drは炎症を抑えるステロイドなどの薬を投与しつつ、静水圧(血圧)を下げるため利尿をし、肺(肺胞)内に入ってくる水を押し返そうと考えて、空気に圧(PEEP)をかけたりします
そんな炎症が髙値の時に(安静のメリットがデメリットよりも上回る時に)、PTが「さあリハビリしましょう!」と患者さんを起こしたら、DrやNsはどう思うでしょうか?
他にも呼吸介助が意味をなさない場合があります
今度はスターリングの法則(仮説)とは関係ないのですが、間質性肺炎などでガス交換を行う肺胞の壁が分厚くなる事で患者さんが息苦しさを感じる場合があるので、それを説明したいと思います
拡散障害のある場合
間質性肺炎などで肺胞の壁が分厚くなり酸素(O2)や二酸化炭素(CO2)の受け渡しがしにくくなる事を拡散障害といいます
ガス交換は肺胞で血液中から二酸化炭素を排出し、酸素を取り込む事で行われます
肺炎や肺水腫になるとガス交換を行う肺胞の間質が浮腫(むく)んで分厚くなります
二酸化炭素は酸素の20倍拡散しやすい( 間質を通り抜けやすい)ため肺胞での二酸化炭素の排出は障害されにくいですが、酸素の方は障害されやすいという特徴があります
そのため間質が分厚くなる病気の間質性肺炎などでは、血液中の酸素の量は少ないのに、二酸化炭素は正常だったりします
【通常】
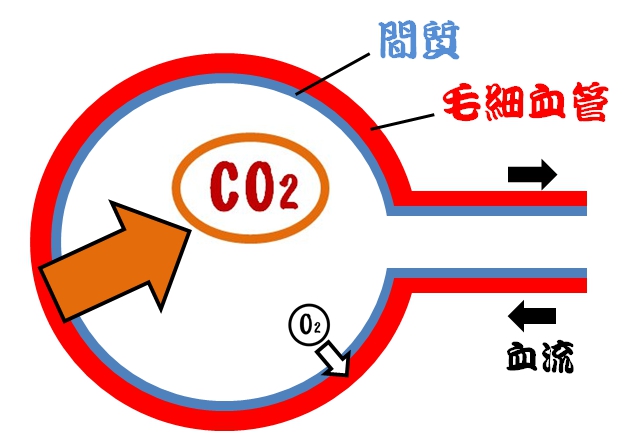
通常は間質は十分薄いため、酸素(O2)も二酸化炭素(CO2)も問題なくガス交換できます
【肺炎等になると】
しかし肺炎になってしまうと、間質が分厚くなります
二酸化炭素(CO2)は間質を通り抜ける力(拡散する力)が酸素の20倍あり強いので、肺胞内に空気さえ入れば全く問題なく血液中から肺胞内へ排出されますが、酸素(O2)はずっと弱いので血液への取り込みが障害されます
酸素の取り込みは血流中にある赤血球に酸素を渡すことができれば完了します
血流がゆっくりなら何とか赤血球に酸素渡すことができますが、血流が早くなる運動時にはうまいこと赤血球に渡すことができません
つまり安静時なら血液中のSpo2は正常なのに、運動した途端にSpo2がガクッと低下するような事が起きる訳です
特に間質性肺炎の方
この様な方に対して「息苦しい」からといって胸を押して解決するでしょうか?
換気は問題ないんですね
もしリハビリ場面でこのような患者さんから「息苦しさ」の訴えやSpo2の低下が観られたら、血流をゆっくりする(=脈を下げる)ために休んで息を整えてもらうこと(呼吸調整)をすることが必要だと思います
あるいは血流を早くしなくてもできる動作方法の指導や環境調整がぼくらリハビリテーション関連職がすべき事の様に思えます
またどうしても必要なADL動作上でSpo2が90をきってしまう様な場合には、Drに報告して酸素流量(濃度)を上げてもらう必要があるかもしません
それは低酸素状態が続くと肺高血圧症から右心不全を引き起こしてしまう可能性があるからです
では具体的にぼくが間質性肺炎の患者さんによくしている指導の一つを紹介します
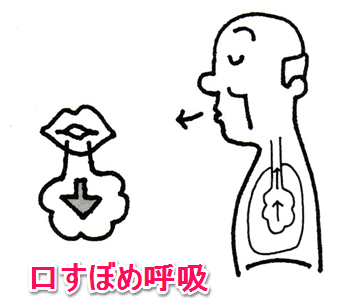
それは口すぼめ呼吸に合わせて動くADL練習です
口すぼめ呼吸はCOPDなど閉塞性換気障害の患者さんに対して指導するから効果があるので、拡散障害である間質性肺炎の方には効果がないのではないか、と思われる方もいると思います
確かに口をすぼめて気道内圧をあげ気道の虚脱を防ぐという機序からいえば、まったく拡散障害に対して効果はない様に思えます
ただ口すぼめに合わせて動く事で呼吸と動作がうまく同調して、動作がゆっくりと行える場合が多いんですね(注意:ぼくの主観です)
息苦しいから早くやっちゃお!とする患者さんに特に有効な印象があります
動作がゆっくりとなるため脈も上がらない(血流も早くならない)し、Spo2の減りも少なくなる訳です
間質性肺炎の患者さんに対する呼吸リハビリテーションのバリエーションの少ない中、苦肉の策でやっています
もちろんぼくのこのやり方はエビデンスはありませんので自己責任でお願いします
間質性肺炎の方(ILD患者)に対する口すぼめ呼吸の効果に関する文献があったので紹介します 以下 総合リハ・第47巻第6号・2019年6月号P561より引用です
|
もしされる方は、こういう研究結果も出ている上と承知の上でしてみて下さい
認知面に問題のない患者さんに限れば、有効な場合が多い印象です
本当に間質性肺炎の患者さんに対する呼吸リハは難しいです
(追記 2021/3/7)
上の記事では、ぼくは間質性肺炎を換気は問題ないと書いていますが
間質性肺炎が重度になってくると肺自体が硬く縮んて小さくなってしまっている方がいます
つまり 拡散障害 + 拘束性換気障害 となっているんですね
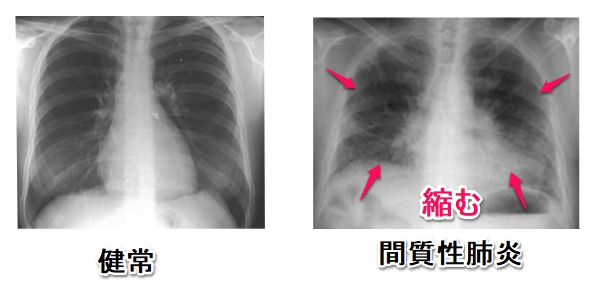
そういった方はVC(肺活量)が小さくなっている訳ですから
当然VT(一回換気量)も小さくなってしまいます
そのため何とかして不足している換気量を補うために
しかたなくRR(呼吸数)を多くしている方がいるんです
それで間質性肺炎だからといって口すぼめ呼吸でゆっくり呼吸するように指導してしまうと
逆に息苦しくなってしまう場合があります
なのでケースバイケースという事も注意していだだければと思います
口すぼめ呼吸で息苦しさが減る方もいれば、逆に息苦しくなってしまう方もいるという事です
息苦しくなってしまった場合、肺機能検査(スパイロ)を見て一回換気量や肺活量がかなり低下していないか
またX線写真を観て肺が結構小さく(横隔膜挙上)なっていないか等
チェックしてみるといいかもしれません
(追記 終わり)
まとめ
普段の臨床で、呼吸介助をすると息切れが軽減できるかも……と勘違いし易い所について話をさせてもらいました
呼吸介助のエビデンスは確かに乏しいですが、換気障害の患者さんに対する有効性はあると確信しています
なので呼吸介助を最大限活用してもらいたくて、今回、呼吸介助が有効でない場合について話をさせてもらいました
どうでしょう?
なぜ有効でないか、なんとなく分かったでしょうか?
胸を押す前に病態を考える様にすると、なぜ有効なのか? なぜ無効なのか?が分かりやすいと思います
普段の臨床の参考になれば嬉しいです
最後まで読んで頂きありがとうございました
関連リンク
・自分で痰を出しやすくする方法(ハッフィング)についてまとめてみた!
・呼吸介助についてまとめてみたよ!
・ポストリフトって知ってます?(ぼくがよくする肺理学療法手技)
・息苦しいから呼吸介助?(息切れがあっても呼吸介助の意味がない場合)
・「呼吸介助」 と 「スクイージング」の違いについてサクッとまとめてみた
スポンサーリンク
こちらも読まれると更にブラッシュアップできますよ
勉強会・研修会
呼吸
(2012/12/31)呼吸療法認定士試験の勉強方法
(2013/02/09) Mostgraph(モストグラフ)の説明会
(2013/08/07)気道粘膜除去装置(パルサー)説明会
(2014/12/07)呼吸の勉強会(RTXのケーススタデイ)に行ってきた!
(2016/02/15)「スクイージング」の宮川先生達の講義があったので行ってきた!
(2016/02/20)酸塩基平衡の見方
(2016/02/27)側副気道・排痰機序・等圧点理論
(2016/03/05)換気血流比不均等、低換気の原因、シクソトピーコンディショニング
(2016/03/05)COPDは糖尿病と同じ?
(2016/05/01)COPDの患者さんにも積極的な栄養療法が適さない時期がある(不可逆的悪液質)
(2016/04/02)リスク管理、スターリングの法則、拡散障害
(2016/12/18)呼吸障害患者の摂食嚥下
(2017/06/03)肺がんのリハビリテーション
(2018/12/15)呼吸と嚥下の勉強会
循環
(2016/03/10)「運動」は最良の薬!
(2016/03/31)ABCDEバンドルと維持期
(2016/04/12)貯筋しましょう!(侵襲時の代謝の特徴)
(2016/03/14)高橋哲哉先生の講義を聴きに行ったよ!(これからの理学療法士に求められるモノ)
(2016/05/08)また高橋哲也先生の講義を聴きに行ったよ!(フレイル)
(2016/04/02)リスク管理、スターリングの法則、拡散障害
(2019/04/30)心筋のオートファジー
その他
(2016/02/21)「オーラルフレイル」の岩佐先生の講義があったので行ってみた!
(2016/12/30)自助具の勉強会(今治保健所 /今治社会福祉協議会)
(2017/02/26)京極真 先生の「信念対立解明アプローチ」の勉強会に行ってきた(多職種連携・ぼくの信念対立事例紹介)
(2017/05/19)医療情報管理(個人情報保護法/ 訪問看護におけるリスクマネジメント)
(2019/01/22)夜間頻尿もCOPDと同じ?(夜間頻尿も運動療法で改善できるかも)
(2019/04/23)糖尿病患者の運動療法中の注意点・腰痛症患者の評価介入方法(Knee lifting test)
心不全の患者さんにリハビリをする際に特に新人リハビリスタッフに知っておいてもらいたい事
COPD(慢性閉塞性肺疾患)の患者さんの息切れを軽くするために
①COPDの患者さんが医療従事者に望む事は?
②「禁煙」しないとリハビリしても意味はない!
③「薬物療法」 と「酸素療法」に加えて「リハビリ」をする効果は?
④腹式呼吸は指導すべき?
⑤横隔膜の同定には打診!
⑥息苦しい動作をする時のコツを知っていますか?
⑦息苦しい動作の評価の仕方(医療従事者向け)
⑧COPDの患者さんには食事(栄養療法)が大切な理由
⑨なぜCOPDの患者さんは筋トレをしないといけないのか?
⑩「筋持久力」と「全身持久力」との違いはわかりますか?
呼吸理学療法手技
・ポストリフトって知ってますか?
・「呼吸介助」 と 「スクイージング」の違いについてサクッとまとめてみた
・呼吸介助についてまとめてみたよ!
・息苦しいから呼吸介助?(息切れがあっても呼吸介助の意味がない場合)
・自分で痰を出しやすくする方法(ハッフィング)についてまとめてみた
吸引回数を減らすために
①ゴロゴロ(貯痰留音)するからといって反射的に吸引していないですか?
②動く(動かす)と吸引回数が減る理由はわかりますか?
聴診
①前から見た時の、上・中・下葉の見つけ方
②横と後ろから見た時の、上・中・下葉の見つけ方
③肺区域(S1~S10)の場所の見つけ方
④なぜ肺から音が聞こえるかわかりますか?
⑤正常な音と、そうではない音との聞き分け方
呼吸療法認定士 受験記 (申し込み ~合格まで )
・(5年後)新しい3学会合同呼吸療法認定士の認定書が届いたよ
・(5年後)呼吸療法認定士の更新申請をしてみた!
・(4年後)認定更新手続きの案内が届く
・(翌年)2月23日3学会合同呼吸療法認定士の認定証が届く
・12月31日呼吸療法認定士試験の勉強方法
・12月24日3学会合同呼吸療法認定士 合格しました(≧∀≦)
・12月22日あと数日で、呼吸療法認定士の合格発表
・11月18日呼吸療法士認定試験やっと終わりましたヽ(゚∀゚)ノ
・11月17日試験会場まで下見に行ったら迷子に!
・11月17日今から受験しに東京へ出発
・11月6日ハウ マッチ?(呼吸療法認定士受験必要費用)
・11月2日先ほど受験票が届きました(゚∀゚)
・9月22日11月の受験旅行準備(飛行機とホテルの手配)
・9月15日しばらく放置してましたが(勉強の進捗状況など)
・8月27日これから認定講習会を受講される方はICレコーダーを持っていくべし!
・8月26日講習会を終えて、今治へ帰ります
・8月26日昨日は講習日初日(講習会参加時の注意点など)
・8月24日今から講習会を受けに東京へ出発
・8月24日講習会のある東京でのスケージュールを立ててみる
・6月2日呼吸療法認定士講習会に参加できそう
・4月23日呼吸療法認定士の講習会に参加するためホテルを予約
・4月10日特定記録郵便で申し込み!
認定理学療法士(呼吸)受験記
(2019/10/11)認定理学療法士(呼吸)の認定必須研修会(大阪)を受講しに行く***①
(2021/3/22)第5回 臨床における呼吸ケア・リハセミナーに参加***②
(2021/6/1)認定理学療法士(呼吸)症例報告提出***③
(2022/1/28)認定理学療法士(呼吸)試験 受験会場決定 ~ 受験日まで***④
(2022/2/27)認定理学療法士(呼吸)合格しました***⑤
心臓リハビリテーション指導士受験記
(2015/2/24)心臓リハビリテーション指導士のテキスト(心臓リハビリテーション必携)が届く***①
(2015/3/24)学会誌届く***②
(2015/4/1)(朗報)過去問いっぱい!!***③
(2015/4/20)個人販売の問題集を購入!*** ④
(2015/11/8)心臓リハビリテーション指導士の自作問題ほぼ完成!*** ⑤
(2017/1/8)心臓リハビリテーション研修制度を利用してみる!***⑥
(2017/4/1)「看護の現場ですぐに役立つ モニター心電図」を読んでみた!***⑦
(2017/4/15)2017年度 心臓リハビリテーション研修 に申し込み***⑧
(2017/5/22)心リハ指導士研修の研修先が決定!***⑨
(2017/6/18)心リハ研修に向けて準備(勉強的な事「CPX・運動療法ハンドブック 改訂3版」を買ってみた・実務的な事)***⑩
(2017/7/15)心筋梗塞の勉強会に行ってきた!(カトレアの会)***⑪
(2017/7/18)心リハ研修…愛媛から石川県まで電車で行く事になっちゃった!***⑫
(2017/8/22)小松の人は優しい!(心臓リハビリテーション研修中)***⑬
(2017/8/27)心リハ研修を終えてみて***⑭
(2017/9/19)心リハ研修に持っていったもの(1週間程度の出張パッキング)***⑮
(2017/10/28)来年7月の心リハ指導士受験に向けて宿泊地を予約***⑯
(2018/2/10)ipad pro10.5(Wi-Fiモデル)を使った 心リハ指導士試験勉強法***⑰
(2018/4/5)心リハ研修の受験資格証が届いたので受験申請書類を準備***⑱
(2018/6/18)心リハ指導士の書類審査の結果が届く***⑲
(2018/7/6)心リハ指導士試験の受験票が届く***⑳
(2018/8/2)2018年度心臓リハビリテーション指導士試験を受けてみて(講習会・試験会場)***㉑
(2018/8/23)心臓リハビリテーション指導士合格しました!!***㉒
(2018/9/8)指導士認定書が届く***㉓
(2019/2/19)心リハ学会の全国指導士名簿に記載される***㉔
(2019/9/2)2019年度の心臓リハテーション指導士試験を受けられた方の感想***㉕
(2021/8/12)今年(2021年)心臓リハ指導士試験を受けられる方とのやり取り***㉖
(2021/9/13)2021年度心リハ指導士試験合格者の感想(来年以降の受験者に向けて)***㉗
認定理学療法士(循環)受験記
(2018/4/17 )ついでに認定理学療法士(循環)も目指してみる***①
(2018/4/29) 認定必須講習会(循環)に向けて準備***②
(2018/5/6) e-ラーニング(技術編Transferシリーズ)を受講***③
(2018/5/19) 広島までポイントをゲットしにいく(非外傷製慢性下肢創傷形成予防研修会)***④
(2018/9/10) 必須研修会(循環)と 指定研修会受講 と ポイント申請***⑤
(2018/10/15)理学療法士協会からポイント反映のお知らせが届く***⑥
(2018/11/1)受験のためのweb申請終了***⑦
(2019/2/4)受験票が届く***⑧
(2019/3/3)2018年度 認定理学療法士試験(循環)を受けてみて***⑨
(2019/5/15)認定理学療法士(循環)合格しました!***⑩
(2019/5/31)認定理学療法士(循環)の認定書が届く***⑪
